داروهای کم شنوایی
کشف دارویی برای داروی درمان کم شنوایی یکی از چالشهای علمی است که هنوز به آن پاسخ قاطعی داده نشده است. با این حال، تحقیقات اخیر نشان میدهند که برخی از داروها و ترکیبات شیمیایی میتوانند بر روی سلولهای حساس به صدا در گوش داخلی تاثیر مثبت داشته باشند و باعث تولید یا ترمیم آنها شوند. در این مقاله از وبلاگ سمعک سپهر، قصد داریم به بررسی داروهای درمان کم شنوایی و مکانیسم عمل آنها بپردازیم.
کم شنوایی چیست؟
کم شنوایی یکی از شایعترین مشکلات شنیداری است. بر اساس آمار سازمان جهانی بهداشت، کمشنوایی حدود 466 میلیون نفر در سراسر جهان را تحت تاثیر قرار داده است. کم شنوایی میتواند به دلایل مختلفی از جمله سر و صدای بلند، عفونت، افزایش سن، عوارض جانبی داروها، آسیبهای سر و گردن و عوامل ژنتیکی ایجاد شود.
کم شنوایی ممکن است در هر سطح از سیستم شنیداری رخ دهد. بسته به نوع و شدت آسیب، به دو دسته کلی کم شنوایی حسی-عصبی و کم شنوایی انتقالی تقسیم میشود.
- کم شنوایی حسی-عصبی: زمانی رخ میدهد که سلولهای حساس به صدا در گوش داخلی یا عصب شنیداری آسیب ببینند
- کم شنوایی انتقالی: زمانی رخ میدهد که کانال گوش و یا گوش میانی دچار آسیب شده باشند.
- کم شنوایی مختلط: این نوع کم شنوایی زمانی رخ میدهد که هر دو نوع آسیب حسی-عصبی و انتقالی وجود داشته باشند.
کم شنوایی ممکن است باعث اختلال در تکامل زبان و گفتار در کودکان، کاهش عملکرد تحصیلی و شغلی شود. همچنین افزایش خطر افسردگی و بیماری های عصبی مانند آلزایمر، کاهش کیفیت زندگی و اجتماعی و افزایش خطر صدمات جسمی در بزرگسالان نیز میتواند از پیامدهای کم شنوایی باشد. بنابراین، تشخیص و درمان با استفاده از داروهای کم شنوایی از اهمیت بالایی برخوردار است.
روشهای درمان کم شنوایی
روشهای درمان کم شنوایی متفاوت هستند و بسته به علت، نوع و شدت کم شنوایی انتخاب میشوند. رایجترین روشهای درمان کم شنوایی عبارتند از:
۱. استفاده از سمعک،
۲. جراحی گوش،
۳. نصب ایمپلنت حلزون گوش و …
با این حال، هیچ یک از این روش ها قادر به بازگرداندن کامل کارکرد سلول های حساس به صدا یا عصب شنوایی نیستند و فقط قادر به جبران آن هستند.
به همین دلیل، تحقیقات اخیر در جستجوی روشهای جدیدی هستند که بتوانند باعث تولید یا بازسازی سلولهای حساس به صدا شوند و به اصطلاح رژنراسیون گوش داخلی را انجام دهند. یکی از روشهای مورد توجه در این زمینه استفاده از داروهای درمان کم شنوایی است که میتوانند با تاثیر بر روی ژنها، سلولها، مولکولها و مسیرهای سلولی مرتبط با شنوایی، باعث تحریک، تکثیر و تمایز سلولهای پروژنیتور گوش داخلی شوند. سلولهای پروژنیتور گوش داخلی نوع خاصی از سلولهای بنیادی هستند که قابلیت تبدیل شدن به سلولهای حساس به صدا را دارند.
ساختار و عملکرد سلولهای حساس به صدا
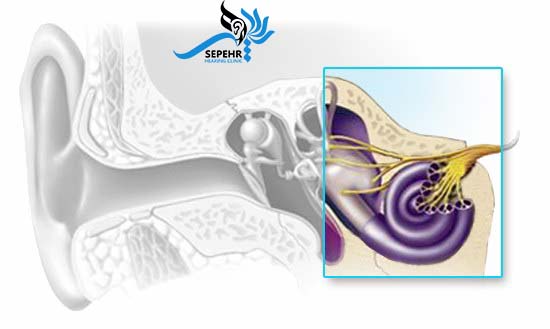
گوش از سه بخش خارجی، میانی و داخلی تشکیل شده است که هر کدام وظایف خاص خود را دارند. گوش خارجی شامل لاله و کانال گوش است که وظیفه جمع آوری و انتقال اصوات را به گوش میانی بر عهده دارد. گوش میانی نیز شامل پرده گوش و استخوانچهها است که اصوات را به ارتعاشات مکانیکی تبدیل و به گوش داخلی منتقل میکند. گوش داخلی از حلزون و مجاری نیم دایره تشکیل شده است که ارتعاشات مکانیکی را به سیگنالهای الکتریکی تبدیل و به عصب شنیداری منتقل میکند.
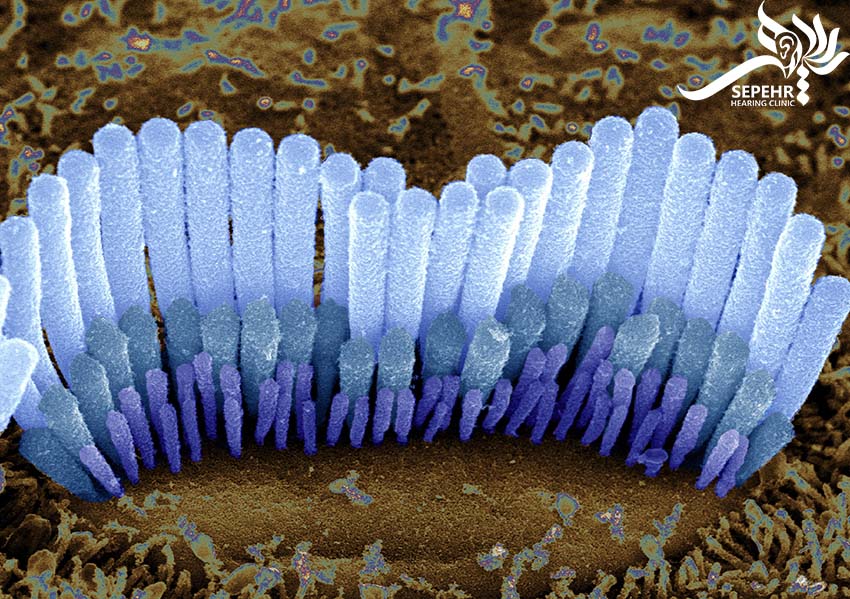
گوش داخلی نقش اصلی را در شنیدن صداها دارد. در داخل حلزون، سلولهای کوچک حساس به صدا به نام سلول های مویی قرار دارند که نقش اساسی را در تبدیل انرژی صوتی به سیگنالهای الکتریکی بر عهده دارند. سلول های مویی در دو نوع خارجی و داخلی تقسیم میشوند که تعداد و توزیع آنها در حلزون گوش متفاوت است.
زمانی که صدا وارد گوش میشود، ارتعاشات مکانیکی باعث حرکت این سلول ها شده و در نتیجه یک سری فعل و انفعالات، پتانسیل الکتریکی سلول های مویی تغییر میکند که در نهایت منجر به تحریک عصب شنوایی و انتقال پیام های عصبی میگردد. عصب شنیداری، سیگنال صوتی را به قشر شنیداری در مغز منتقل میکند
سلولهای مویی گوش داخلی بسیار حساس هستند و هرچہ تعداد یا عملکرد آن ها کمتر شود، قابلیت شنیدن نیز کاهش خواهد یافت.متاسفانه سلول های مویی در انسان و باقی پستانداران بازسازی نمیشوند و آسیب به آن ها دائمی است. برخی از علل اصلی که باعث از بین رفتن سلول های مویی میشوند عبارت اند از:
صدا های بلند:
اصوات بالاتر از 85 دسیبل (برابر با صدای ترافیک شدید) ممکن است باعث آسیب دائمی به سلول های مویی شود. صداهای بسیار بلند مانند انفجار یا تیراندازی حتی میتوانند باعث کم شنوایی ناگهانی شوند. صداهای با شدت کمتراما مداوم مانند صدای موسیقی یا سر وصدا های شغلی میتوانند باعث کم شنوایی تدریجی شوند این صداها باعث تحریک زیاد و تخریب سلولهای مویی میشوند و ممکن است باعث تغییر شکل، پارگی یا نکروز (مرگ) آنها شوند.
عفونت:
برخی از عفونتهای ویروسی یا باکتریایی مانند سرماخوردگی، آنفولانزا، سل، ایدز، سیفلیس و آبله مرغان ممکن است باعث التهاب و آسیب به سلولهای مویی شوند. برخی از عفونت های گوش نیز می توانند باعث کم شنوایی دائمی شوند. عفونتها ممکن است باعث تورم، التهاب، اختلال در خون رسانی و یا تولید رادیکالهای آزاد در حلزون گوش شوند که به سلولهای مویی آسیب میرساند.
سالخوردگی:
با افزایش سن، سلول های مویی کمتر و کم کارتر می شوند. این فرآیند کم شنوائى ناشى از پیری یا پیرگوشی نامیده می شود. این نوع کم شنوایى ابتدا نواحی مربوط به فرکانسهای بالاتر را درگیر میکند و به تدریج به فرکانسهای پائینتر منتشر می شود. علت دقیق پیری سلول های مویی هنوز مشخص نیست اما ممکن است تغییرات ژنتیکی، کاهش تولید انرژی، افزایش استرس و کاهش تعداد سلول های پشتیبان باعث آن شود.
همانطور که گفته شد متاسفانه، در حال حاضر هیچ روشی برای بازسازی سلولهای مویی آسیب دیده یا نابود شده وجود ندارد. بنابراین، اسیب به سلولهای مویی غیر قابل بازگشت است و منجر به کم شنوایی دائمی میشود. این کم شنوایی ممکن است باعث کاهش کیفیت زندگی، افسردگی، اضطراب، از دست دادن حافظه، توانایی یادگیری و خطر بالاتر ابتلا به بیماریهای عصبی مانند آلزایمر شود.
برای جلوگیری از اسیب به سلولهای مویی و کم شنوایی، لازم است که از عوامل آسیب زا دوری کنید یا حداقل مدتی که در معرض آنها هستید را کاهش دهید. برخی از راه های پیشگیری عبارت اند از:
استفاده از محفظ های گوش: استفاده از قالب های مخصوص ضد صوت، گوش دادن به موسیقی با شدت کمتر، عدم استفاده از هدفون و هندزفری و دوری از محیط های پر سر و صدا
درمان دارویی عفونت گوش: در صورت بروزعلائم عفونت گوش مانند درد، ترشح، تورم یا قرمزى به پزشک متخصص گوش مراجعه کنید تا بعد از معاینه و انجام آزمایشات شنوایی سنجی درمان های لازم انجام شود.
چک آپ های منظم شنوایی: از آنجایی که کم شنوایی معمولا ناگهانی رخ نمیدهد توصیه میشود وضعیت شنوایی با انجام آزمایشات شنوایی سنجی به صورت سالانه بررسی شود تا در صورت وجود مشکل اقدامات لازم انجام گیرد.
در حال حاضر برای جبران کم شنوایی ، دو نوع دستگاه طراحی شدهاند: سمعک و ایمپلنت حلزونی. هر دو این پروتز ها صدا را به گوش منتقل میکنند اما با روشهای متفاوت. سمعک صدا را تقویت میکند و به قسمتهای سالم گوش منتقل میکند. ایمپلانت حلزونی صدا را به سیگنال های الکتریکی تبدیل کرده و به عصب شنوایی منتقل می کند. در ادامه، هر کدام را بیشتر توضیح میدهیم.
سمعک: یک پروتز الکترونیکی است که صدا را تقویت کرده و به گوش منتقل میکند. سمعک برای افرادی که سلولهای مویی آسیب دیده ولی نابود نشدهاند، مناسب است. سمعک قابل تنظیم است و میتوان آن را با توجه به نوع و شدت کم شنوایی فرد تغییر داد. انتخاب نوع و استایل سمعک توسط متخصص شنوایی و بعد از انجام آزمایشات شنوایی سنجی مشخص میشود.
ایمپلنت حلزونی:
یک دستگاه الکترونیکی است که صدا را به سیگنال های الکتریکی تبدیل کرده و به عصب شنوایی منتقل می کند. ایمپلنت حلزونی براى افرادى که سلول هاى مویى نابود شده یا افت شنوایی عمیق دارند مناسب است. این پروتز غیر قابل جابجائى است و نصب آن نیاز به جراحى دارد. ایمپلنت حلزونی از دو قسمت خارجى و درونى تشکیل شده است. قسمت خارجى شامل یک میکروفون، یک پردازشگر صدا و یک فرستنده است که پشت گوش قرار می گیرد. قسمت درونى شامل یک گیرنده/تحریک کننده و یک آرایه الکترودی است که زیر پوست و در حلزون قرار می گیرد.
برای انتخاب بین سمعک و ایمپلنت حلزونی، لازم است که پزشک و شنوایی شناس معاینات و آزمایشات کامل شنوایی سنجی را انجام دهند و پس از بررسی نوع و میزان کم شنوایی، سن، علائم همراه، نیازهای شنیداری بیمار و… اقدام به کاشت حلزون و یا تجویز سمعک کنند.
مهمترین و رایجترین داروهای کم شنوایی
در بخش قبل، در مورد سمعک و ایمپلنت حلزونی به عنوان دو راهکار موجود برای کمک به افراد کم شنوا توضیح دادیم. در این بخش، قصد داریم در مورد داروهای جدید برای درمان کم شنوایی صحبت کنیم. این داروها با هدف بازسازی سلولهای مویی در حلزون گوش که باعث بهبود شنیدن میشوند، طراحی شدهاند. این داروها هنوز در مراحل آزمایشگاهی یا بالینی هستند و نتایج قطعی آنها مشخص نشدهاند. اما برخی از آنها نتایج امیدوار کننده ای را نشان دادهاند. در ادامه، چند نمونه از این داروها را معرفی میکنیم.
داروی FX-322: این دارو با استفاده از مولکولهای کوچک، سلولهای خاصی تحت عنوان سلول های پیش ساز را فعال میکند تا به سلولهای مویی تبدیل شوند. این دارو برای درمان کم شنوایی حسی عصبی که بر اثر آسیب به سلولهای مویی رخ میدهد، مناسب است. همچنین این دارو در چندین مطالعه بالینی، بهبود قابل توجه در شنیدن و درک گفتار را نشان داده است.
دارویOTO-413: یک داروی تزریقی است که توسط شرکت Otonomy تولید شده است. این دارو با استفاده از گلوتامات، گیرندههای NMDA را فعال میکند تا بازسازی سیناپس (synapse) بین سلولهای مویی و عصب شنوایی را تحریک کند. این دارو براى درمان کم شنوایی حسی عصبی ناشى از صداى های بلند یا عفونت مناسب است. این دارو در یک مطالعه بالینى، بهبود قابل توجهی در شنوایی نشان داده است.
دارویFREQ-162: یک داروی تزریقى است که با استفادہ از مولکول هاى کوچک، سلول هاى پیش ساز را فعال مى کند تا به الیگودندروسیت (oligodendrocyte) تبدیل شود. الیگودندروسیت یک نوع سلول عصبى است که پیرامون عصب شنوایی مى چرخد و باعث افزایش سرعت و کارایی آن در انتقال سیگنال هاى صوتى مى شود. این دارو در مطالعات آزمایشگاهى، تولید الیگودندروسیت را در مدل هاى حیوانى نشان داده است .